血管性水肿(血管性水肿)

VLoG
次浏览
更新时间:2023-05-22
血管性水肿
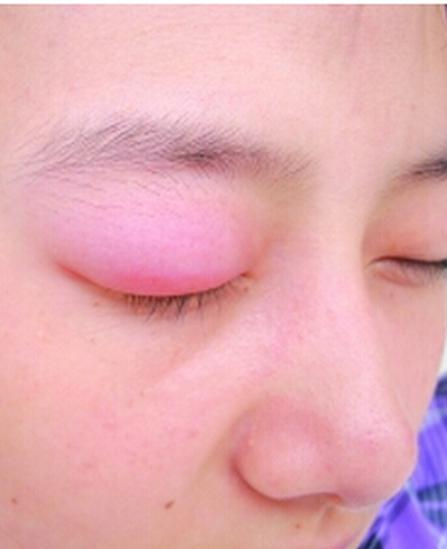
血管性水肿是一种急性局部反应型的黏膜皮肤水肿,多发生在皮肤组织疏松处,病变累及皮肤深层的皮肤病。任何年龄均可发生,但以青年居多。本病的发生主要与食物、感染、药物、昆虫叮咬,及物理、精神、内分泌和遗传因素有关。本病表现为急性局限性水肿,多发生于组织疏松处。皮损处皮肤紧张发亮,淡红色或苍白色,境界不明显,为不可凹性水肿。瘙痒不明显或有麻木胀感。肿胀2~3天后消退,不留痕迹。单发或在同一部位反复发生,常合并有荨麻疹。血管性水肿的治疗包括药物治疗、手术治疗以及其他治疗。当喉头黏膜发生血管性水肿时,有气闷、喉部不适,声音嘶哑、呼吸困难,甚至有窒息的可能。无严重并发症者预后良好。严重者预后差。
基本信息
| 中文名 | 血管性水肿 |
| 外文名 | angioedema |
| 别名 | 血管神经性水肿 巨大性荨麻疹 |
| 季节分布 | 四季 |
| 是否传染病 | 否 |
| 症状表现 | 水肿 |
| 显状部位 | 皮肤组织疏松处 |
收起
就诊科室
- 皮肤性病科、急诊科
病因
- 本病可分为获得性血管性水肿、遗传性血管性水肿和特发性血管性水肿。
- 获得性血管性水肿类似于荨麻疹,可由药物、食物、吸入物或物理刺激等因素引起。
- 遗传性血管性水肿为常染色体显性遗传。
- 特发性血管性水肿患者的肥大细胞缺陷,适当刺激后便可导致肥大细胞脱颗粒。
症状
- 获得性血管性水肿
- 好发组织疏松处。
- 皮损为急性局限性水肿,边界不清,呈淡红色或较苍白,表面皮肤紧张发亮,触之有弹性感,多为单发。
- 痒感不明显,或有麻木胀感。肿胀经2~3天后消退,消退后不留痕迹,但可在同一部位反复发生。
- 当喉头黏膜发生血管性水肿时,可有呼吸困难,甚至引起窒息。消化道受累时可有腹痛、腹泻表现。
- 遗传性血管性水肿
- 好发于儿童或少年期,常常发展至中年甚至终生。
- 主要发生于皮下组织,常累及面部、手部、上肢、下肢、生殖器,皮损为局限性,非凹陷性皮下水肿,常单发,自觉不痒,需1~5天消退。
- 特发性血管性水肿
- 患者在刺激约数分钟后发生局部肿胀,至少持续约12小时。
检查
- 血常规检查
- 血嗜酸性粒细胞增高,可以初步了解病情。
- 血清学检查
- IgE增高,有助于医生诊断。
- 补体成分检查
- 本病可见补体系统前段补体成分C1、C4、C2水平异常等,是本病确诊依据。
- 医生是怎么诊断血管性水肿的?
- 医生诊断血管性水肿,主要依据临床表现,结合血常规检查、血清学检查和补体成分检查结果。
- 临床表现
- 皮损处皮肤紧张发亮,淡红色或苍白色,境界不明显,触之有弹性感。瘙痒不明显或有麻木胀感。肿胀2~3天后消退,不留痕迹。
- 血常规检查
- 血嗜酸性粒细胞增高。
- 血清学检查
- IgE增高。
- 补体成分检查
- 补体系统前段补体成分C1、C4、C2水平异常。
鉴别诊断
- 血管性水肿临床上多发生于组织疏松处,皮损处皮肤紧张发亮,淡红色或苍白色,其他疾病如面肿型皮肤恶性网状细胞增生症、梅-罗综合征、上腔静脉梗阻综合征、变应性血管性水肿亦可见,不易区分。
- 如果出现以上类似的表现,需要及时去医院就诊,请医生进行检查和诊断。医生主要通过临床表现和病理学检查等手段进行诊断和鉴别诊断。
治疗
- 血管性水肿的治疗包括药物治疗、手术治疗以及其他治疗。
- 药物治疗
- 抗组胺药物治疗。
- 遗传性血管性水肿可使用氨基己酸等抗纤溶酶药物治疗。
- 手术治疗
- 喉头水肿的患者应采取气管切开或气管插管手术。
- 其他治疗
- 积极寻找有关致病因素并加以去除。
危害
- 当喉头黏膜发生血管性水肿时,有气闷、喉部不适,声音嘶哑、呼吸困难,甚至有窒息的可能。
预后
- 无严重并发症者预后良好。严重者预后差。总体来说,早期、规范治疗对于取得满意的治疗效果有重要意义。
预防
- 日常护理
- 避免可能的诱因,预防感染,积极治疗原发病。
- 加强锻炼身体,增强体质。
- 饮食调理
- 注意避免食用可引起过敏的食物。
- 饮食要营养均衡。
相关合集
常见的过敏性皮肤病
共4个词条1.1w阅读
湿疹
一种炎症性皮肤病

荨麻疹
一种皮肤过敏变态反应疾病
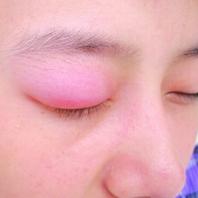
血管性水肿
血管性水肿是一种急性局部反应型的黏膜皮肤水肿,多发生在皮肤组织疏松处,病变累及皮肤深层的皮肤病。任何年龄均可发生,但以青年居多。本病的发生主要与食物、感染、药物、昆虫叮咬,及物理、精神、内分泌和遗传因素有关。本病表现为急性局限性水肿,多发生于组织疏松处。皮损处皮肤紧张发亮,淡红色或苍白色,境界不明显,为不可凹性水肿。瘙痒不明显或有麻木胀感。肿胀2~3天后消退,不留痕迹。单发或在同一部位反复发生,常合并有荨麻疹。血管性水肿的治疗包括药物治疗、手术治疗以及其他治疗。当喉头黏膜发生血管性水肿时,有气闷、喉部不适,声音嘶哑、呼吸困难,甚至有窒息的可能。无严重并发症者预后良好。严重者预后差。
查看更多